Epilepsias metabólicas tratables con dieta cetogénica
Resumen de la Cápsula metabólica 9, presentada por la Dra. Àngels García-Cazorla en la Unidad de Enfermedades Metabólicas, Hospital Sant Joan de Déu, el 23 de octubre de 2020.

Las epilepsias metabólicas se caracterizan principalmente por la alteración del metabolismo celular y la disfunción de la membrana debido a la privación de precursores y/o acumulación de toxinas. Tales cambios bioquímicos dan como resultado un aumento de la excitabilidad neuronal y/o una disminución de la inhibición (es decir, un desequilibrio entre la excitación y la inhibición) que promueven la epilepsia.
Algunas epilepsias metabólicas pueden tratarse con dieta cetogénica.
¿Qué es la dieta cetogénica?
La dieta cetogénica (DC) consiste en generar una situación de cetosis (formación de cuerpos cetónicos) similar a la del ayuno, mediante la restricción de alimentos ricos en azúcares y el incremento de alimentos ricos en grasas, con un adecuado aporte proteico. Como consecuencia de la dieta cetogénica, la situación de cetosis es crónica, a diferencia de la causada por el ayuno, que tiene carácter temporal.
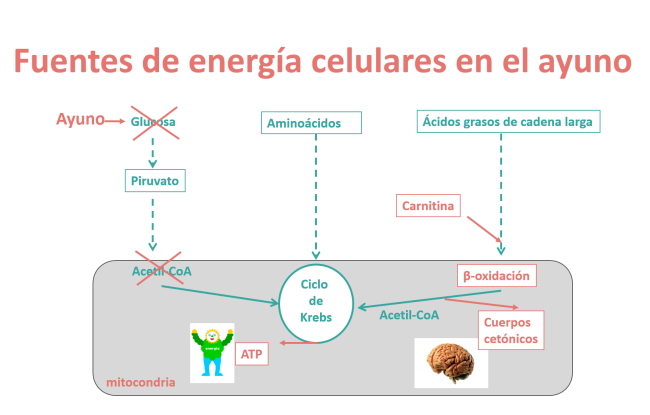
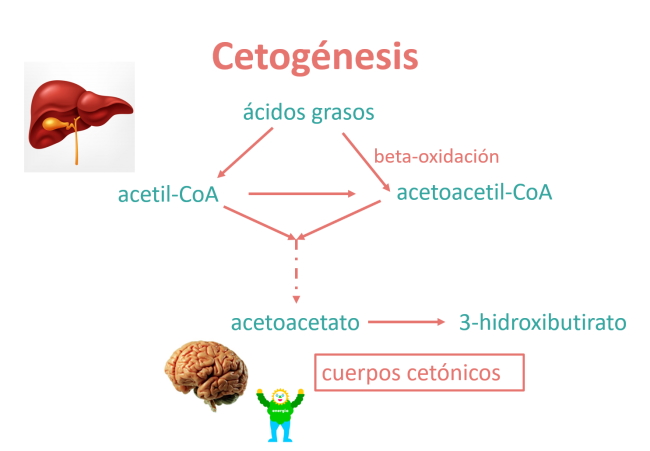
En condiciones normales, nuestro organismo utiliza los azúcares (hidratos de carbono) como fuente energética principal. Pero durante el ayuno, el cuerpo humano metaboliza los depósitos de grasa a través de la lipolisis. Los ácidos grasos, mediante la beta-oxidación, dan lugar a acetil-CoA, precursor de la síntesis mitocondrial de energía (ATP). El acetil-CoA, en condiciones de ayuno, sintetiza los cuerpos cetónicos en el hígado (cetogénesis hepática).
¿Qué son los cuerpos cetónicos?
Los cuerpos cetónicos, el 3-hidroxibutirato y el acetoacetato se producen mediante el proceso de cetogénesis hepática, a partir de la β-oxidación de los ácidos grasos y tienen una importante función en el metabolismo energético.
¿La dieta cetogénica tiene un efecto antiepiléptico?
Las dietas y ayunos eran métodos de curación milenarios. La dieta cetogénica tuvo sus inicios en 1921 (Wilder) por el efecto anticonvulsivo que tenía el ayuno. Esta dieta estimula el efecto metabólico del ayuno, forzando al cuerpo humano a utilizar la grasa como fuente primaria de energía en vez de los hidratos de carbono.
Con la aparición de nuevos antiepilépticos en 1938, como la fenitoína, la dieta cetogénica cayó en desuso, pero durante los últimos 20 años ha resurgido en el tratamiento de la epilepsia refractaria a los fármacos.
¿Cuáles son los posibles mecanismos de acción de la dieta cetogénica en la epilepsia?
A pesar de décadas de extensas investigaciones el mecanismo de acción preciso aún se desconoce en gran medida. La característica clave de esta dieta es el hecho de que la energía deriva principalmente de las grasas, pero no de los carbohidratos.
En consecuencia, se produce un cambio fundamental con respecto al método de producción de energía que provoca alteraciones en numerosas vías bioquímicas, restaurando así la homeostasis energética y metabólica del cerebro.
Esta multiplicidad de cambios moleculares y celulares ayuda a normalizar la excitabilidad neuronal y permite la neuroprotección.
¿Qué epilepsias metabólicas se tratan con dieta cetogénica?
Aunque existen muchos errores congénitos del metabolismo (ECM) que cursan con epilepsia (como las deficiencias de biotinidasa y holocarboxilasa sintasa, trastornos de creatina, deficiencia cerebral de folato, convulsiones sensibles al ácido folínico, epilepsia dependiente de piridoxina), existen datos en la literatura solo sobre unos pocos ECM que se han tratado con dieta cetogénica:
- Déficits energéticos: defecto del transportador de glucosa (GLUT1), deficiencia de piruvato deshidrogenasa (PDH).
- Enfermedades mitocondriales: síndromes de POLG, MELAS, Leigh.
- Defectos de neurotransmisores: deficiencia de succinato semialdehido deshidrogenasa (SSADH), hiperglicinemia no cetósica (NKH).
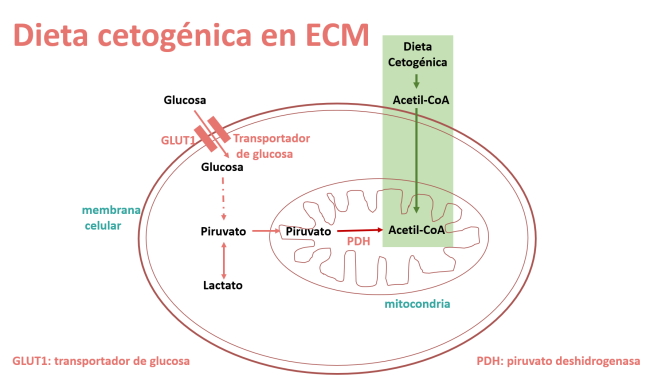
La dieta cetogénica es el tratamiento de elección en el defecto de GLUT1, ya que proporciona una fuente alternativa de energía (los cuerpos cetónicos) que elude la deficiencia de glucosa en el cerebro y alivia la mayor parte de los síntomas de deficiencia de GLUT1.
Los cuerpos cetónicos circulantes actúan como sustitutos de la glucosa al convertirse en acetil-CoA, que luego entra en el ciclo de Krebs y se oxida en las mitocondrias para producir ATP.
En la deficiencia de PDH, la obtención de acetil-CoA a partir de la glucosa está interferida y el acetil-CoA se genera a partir de los cuerpos cetónicos producidos por la dieta cetogénica.
La suplementación con cuerpos cetónicos podría representar una nueva estrategia para mejorar función mitocondrial en el síndrome de MELAS u otros trastornos mitocondriales relacionados con la deficiencia del complejo I.
En un modelo murino de deficiencia de SSADH, los efectos beneficiosos de la dieta cetogénica justifican su uso en el tratamiento clínico de dicha enfermedad.
La dieta cetogénica asociada con la terapia farmacológica estándar puede conducir a reducciones importantes en la actividad convulsiva y mejor calidad de vida en pacientes con hiperglicinemia no cetósica neonatal.
Si bien los mecanismos que subyacen en la eficacia clínica de la dieta cetogénica en los ECM siguen sin estar claros, es probable que los efectos heterogéneos propuestos de la DC funcionen conjuntamente para rectificar o mejorar las consecuencias negativas de las mutaciones genéticas que dan lugar a ECM, como son el estrés oxidativo y la muerte celular.
¿Está contraindicado en algunas enfermedades metabólicas?
La dieta cetogénica está contraindicada en varios ECM vinculados a alteraciones del transporte de ácidos grasos y alteraciones de la β-oxidación mitocondrial. También en la deficiencia de piruvato carboxilasa (se produce un aumento de cuerpos cetónicos).

Referencia
Gavrilovici C, Rho JM. Metabolic epilepsies amenable to ketogenic therapies: Indications, contraindications, and underlying mechanisms. J Inherit Metab Dis. 2020 Jul 12. doi: 10.1002/jimd.12283. Epub ahead of print.
Más información en Guía Metabólica
- 3046 lecturas



