Guía clínica nutricional para la deficiencia de acil-CoA deshidrogenasa de cadena muy larga (VLCAD): Pauta basada en la evidencia y el consenso
Van Calcar SC, Sowa M, Rohr F, Beazer J, Setlock T, Weihe TU, Pendyal S, Wallace LS, Hansen JG, Stembridge A, Splett P, Singh RH. Nutrition management guideline for very-long chain acyl-CoA dehydrogenase deficiency (VLCAD): An evidence- and consensus-based approach. Mol Genet Metab. 2020 Sep-Oct;131(1-2):23-37. doi: 10.1016/j.ymgme.2020.10.001. Epub 2020 Oct 6. PMID: 33093005.

El propósito de esta guía es establecer una armonización en el tratamiento y el seguimiento de las personas con VLCAD de todas las edades con el fin de mejorar los resultados clínicos. Se identificaron seis preguntas de investigación para apoyar el desarrollo de la guía sobre: recomendaciones de nutrición para el individuo sano, manejo de enfermedades, suplementación, monitoreo, actividad física y manejo durante el embarazo.
Este informe describe la metodología utilizada en su desarrollo, incluida la revisión, la evaluación crítica y el resumen de estudios revisados por pares y la literatura práctica no publicada; aportes de expertos a través de dos encuestas Delphi y un proceso de grupo nominal; y revisión externa de médicos especialistas en metabolismo y dietistas.
Incluye los resúmenes de las recomendaciones de manejo de la nutrición para cada pregunta de investigación, seguidas de una calificación estandarizada basada en la solidez de la evidencia. El acceso abierto y en línea de la guía completa publicada permite su uso por parte de proveedores de atención médica, investigadores y colaboradores que asesoran, abogan y cuidan a las personas con VLCAD y sus familias y se puede acceder a él desde Genetic Metabolic Dietitians International y los sitios web de la Southeast Regional Genetic Netwok.
Objetivos de la guía clínica nutricional
Los objetivos de esta guía clínica son optimizar el manejo nutricional de los individuos afectados y reducir la incertidumbre y variabilidad en la práctica clínica mediante la revisión de la investigación, el desarrollo de directrices y la dirección de la investigación futura.
Temas que se han considerado para establecer la guía clínica nutricional
Se han tenido en cuenta seis temas: recomendaciones de nutrición para el individuo con VLCAD no descompensado, manejo durante las enfermedades, suplementación, monitorización, actividad física y manejo durante la menstruación, el embarazo, parto, postparto.
1. Recomendaciones nutricionales del niño no descompensado
Para los recién nacidos con sospecha de VLCAD (cribaje neonatal), se debe tomar la precaución de evitar el ayuno mientras se espera la confirmación del diagnóstico.
Se debe considerar la edad, la gravedad de la enfermedad y la historia clínica al establecer recetas nutricionales para la composición de grasas de la dieta.
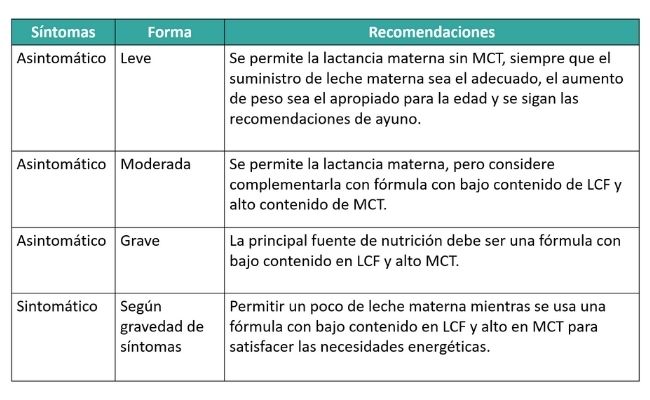
Con la implementación a gran escala del cribaje neonatal y el estudio genético, el número de casos de VLCAD confirmado ha aumentado enormemente, incluidos muchos individuos con formas más leves del trastorno, algunos de los cuales pueden no presentar nunca complicaciones clínicas.
La capacidad de determinar si un recién nacido asintomático con un diagnóstico confirmado de VLCAD seguirá siendo clínicamente sano durante toda la vida y, por lo tanto, no requerirá ninguna modificación del tratamiento, continúa mejorando con los avances en la correlación fenotipo/genotipo. Por ello, varias recomendaciones reflejan un cambio de las prácticas anteriores más restrictivas, necesarias para los pacientes con VLCAD grave.
Fuentes adicionales de ácidos grasos esenciales (EFA)
Se debe considerar la edad, la restricción dietética de ácidos grasos de cadena larga (LCF) y los perfiles de ácidos grasos en plasma o glóbulos rojos para determinar si se requieren fuentes adicionales de ácidos grasos esenciales (EFA):
- Para los bebés que requieren restricción de LCF y suplementos de MCT, se sugiere una fórmula que proporcione ácido araquidónico y docosahexaenoico (DHA) para prevenir la deficiencia de EFA.
- Si se requieren fuentes adicionales de EFA para normalizar los perfiles de ácidos grasos, deben agregarse a la dieta fuentes dietéticas, incluidos aceites con concentraciones más altas de ácido linoleico y linolénico.
- Ajustar la ingesta de ácido linoleico entre el 3 y el 6% de la energía total y el ácido linolénico entre el 0,5 y el 1,2% de la energía total para normalizar los perfiles de EFA en plasma o glóbulos rojos.
- Considerar la suplementación con DHA si no se pueden lograr las concentraciones normales de DHA en plasma o glóbulos rojos modificando la dieta. Si se requiere un suplemento de DHA, las dosis apropiadas incluyen 60 mg/día para bebés y niños pequeños y 100 mg/día para grupos de mayor edad.
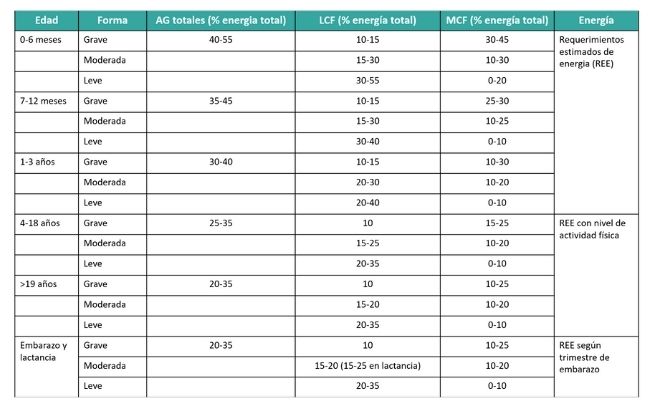
Ácidos grasos (AG) recomendados (totales, de cadena larga -LCF- y de cadena media -MCF-) y energía para pacientes con VLCAD es buen estado.
Pauta de ayuno
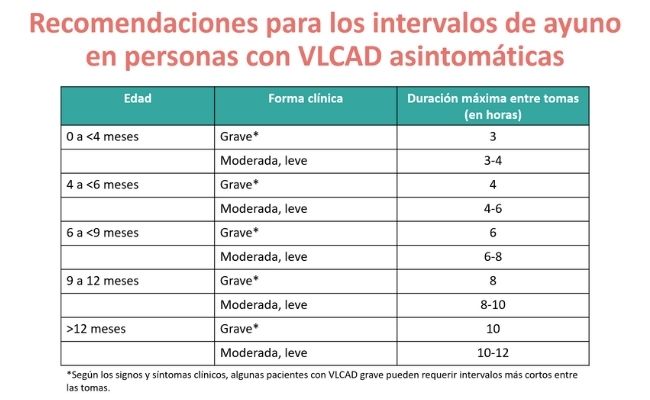
- La suplementación con maicena al acostarse no está indicada en el tratamiento de VLCAD ya que no es probable que se desarrolle hipoglucemia cuando un individuo es asintomático, pero se debe evitar períodos excesivos de ayuno y satisfacer las necesidades energéticas. Después de los 4 años desaparece el riesgo de hipoglucemia nocturna.
- Para cumplir con las pautas de ayuno y prevenir el catabolismo en niños y adultos, considere agregar un refrigerio a la hora de acostarse (carbohidratos complejos). En fenotipos severos que no toleran tiempos de ayuno prolongados, se debe considerar una alimentación enteral (sonda nasogástrica o gastrostomía) durante la noche cuando un refrigerio a la hora de dormir no sea suficiente.
2. Tratamiento nutricional durante la enfermedad
En general, durante la enfermedad se debe ajustar la composición de la dieta de acuerdo con la gravedad de los síntomas actuales:
- Para los pacientes que anteriormente estaban asintomáticos pero que desarrollaron complicaciones, restringir los LCF de acuerdo con la gravedad de los síntomas actuales.
- Si presentan rabdomiólisis aguda, aumentar los carbohidratos (orales o intravenosos) como fuente de energía.
Para todas los pacientes con VLCAD, se deben emplear estrategias para prevenir las condiciones que pueden conducir a una descompensación metabólica:
- Evitar el ayuno prolongado y satisfacer las necesidades energéticas.
- Animar a las personas asintomáticas a hacer ejercicio físico, según la tolerancia, y a aumentar la ingesta energética antes y durante el ejercicio.
- Colocar sonda en individuos con VLCAD grave que tienen dificultades para alimentarse y son propensos a hospitalizaciones frecuentes debido a una ingesta inadecuada de energía.
- No usar glucómetros caseros para controlar la gravedad de los síntomas clínicos, ya que no es probable que se produzca hipoglucemia como síntoma de descompensación.
- Proporcionar a los cuidadores una carta de emergencia para que la utilicen cuando busquen atención médica urgente.
Para una persona con VLCAD que tiene una enfermedad leve tratada en casa, en consulta con el equipo médico:
- Alimentación frecuente y alta en carbohidratos (polímeros de glucosa o carbohidratos simples o complejos) e ingesta energética habitual para prevenir el catabolismo.
- Disminuir la duración del ayuno.
Para las personas con VLCAD que están hospitalizadas por enfermedad (independientemente de la causa), en consulta con el equipo médico:
- Proporcionar un mínimo de dextrosa intravenosa al 10% con electrolitos a una velocidad de al menos 1,5 veces los líquidos de mantenimiento (equivalente a una velocidad de infusión de glucosa de 8 mg / kg / min) si la persona no puede consumir la energía adecuada.
- Evite el uso de L-carnitina en enfermedades agudas.
- Considerar la colocación de una vía central para mejorar el acceso en personas con cardiomiopatía grave que requieren hospitalizaciones frecuentes.
- Evitar la administración de lípidos intravenosos; sin embargo, después de 7 días se debe proporcionar una fuente de ácidos grasos esenciales.
3. Uso de suplementos
- En un individuo asintomático, la suplementación con L-carnitina puede no ser necesaria, a menos que la concentración de carnitina libre sea <10 μmol / L. Si es baja, considerar una dosis inicial de L-carnitina de 10 a 25 mg / kg / día y adaptar según la monitorización de laboratorio.
- El triheptanoato (C7) está disponible solo en ensayos clínicos o como un nuevo fármaco en investigación; por lo tanto, no se pueden hacer recomendaciones para su uso general en VLCAD en este momento.
- Los bezafibratos son un tratamiento experimental para VLCAD y no deben usarse fuera de un ensayo clínico.
- No hay evidencia suficiente sobre la efectividad de CoQ10 u otros suplementos vitamínicos en VLCAD; por lo tanto, no se pueden hacer recomendaciones para su uso en este momento.
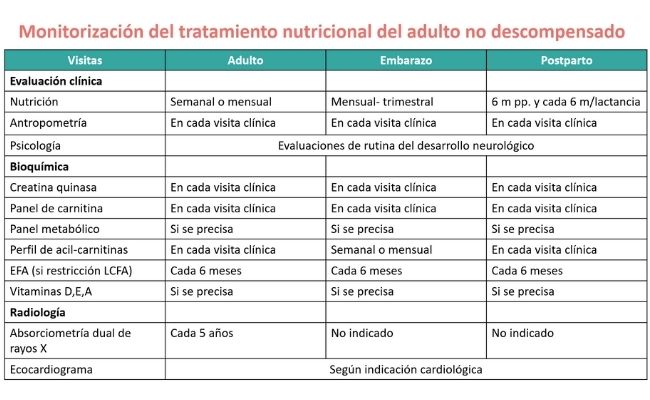
4. Monitorización
- Realizar evaluaciones nutricionales (historial dietético, análisis de nutrientes, habilidades y horarios de alimentación, antropometría/crecimiento, nivel de actividad y hallazgos físicos relacionados con la nutrición) para determinar la adherencia y la adecuación nutricional de una prescripción dietética.
- Evaluar pruebas de confirmación (perfil de acilcarnitinas plasmáticas, pruebas genéticas, pruebas enzimáticas), ya que puede sugerir la gravedad del trastorno y puede ser útil para orientar el manejo temprano de la nutrición.
- Pruebas adicionales, cuando lo indiquen circunstancias especiales, que puede incluir un panel metabólico integral, perfil de acilcarnitinas, ácidos grasos esenciales, vitaminas liposolubles, monitorización cardíaca y otros marcadores bioquímicos.
5. Actividad física
- Las personas con VLCAD deberían participar en la actividad física normal para su edad, según la toleren, con el apoyo energético adecuado. Algunas personas pueden necesitar limitaciones de la duración y la intensidad del ejercicio.
- Proporcionar MCT como fuente de energía 20 minutos antes del ejercicio y ajustar la dosis (rango de 0,1 a 0,3 g/kg de peso corporal total o 0,25 a 0,5 g/kg basado en masa corporal magra) para mejorar la tolerancia al ejercicio para aquellos que no toleran la actividad física.
- Aconsejar a las personas con VLCAD sobre las necesidades adecuadas de líquidos para la actividad física.
- En el caso de niños con dificultades en ingerir MCT (por ejemplo, si deben tomar 10ml MCT, 20 min antes del ejercicio) pueden usar también los módulos de carbohidratos, que son más fáciles de ingerir o simplemente pautas dietéticas (tipo snack extra antes del deporte). Para después del ejercicio, les recomendamos maicena con algún azúcar natural más rápido como fruta y luego maicena con agua (0,1 gr por kg). Hay distintas formas de reponer o de prever el déficit energético. En estos casos, lo mejor es consultar con su dietista-nutricionista para que adapte las pautas en función del niño.
6. Menstruación, embarazo, parto y postparto
- Monitorizar a las mujeres jóvenes para detectar eventos de rabdomiólisis durante el período premenárquico y brindar atención y apoyo.
- Desarrollar un plan con el equipo metabólico y obstétrico para la planificación, las precauciones y la monitorización del embarazo. El plan debe incluir el método de parto, el manejo del dolor y los protocolos de emergencia.
- Proporcionar orientación nutricional y fomentar la adherencia a la dieta durante todo el embarazo para apoyar un embarazo sano y prevenir complicaciones como la rabdomiólisis. Las recomendaciones nutricionales deben incluir una dieta alta en carbohidratos, baja en LCF con suplementos de MCT, reposición de los déficits de carnitina y evitar el ayuno. Siga otras recomendaciones de embarazo normal para las necesidades de energía y proteínas, suplementos de vitaminas / minerales y aumento de peso.
- Monitorizar y tratar agresivamente las enfermedades relacionadas con el embarazo y la rabdomiólisis.
- Desarrollar un plan con el equipo metabólico y obstétrico para minimizar el catabolismo durante el trabajo de parto y el parto. Esto incluye prevenir el ayuno, proporcionar soporte intravenoso continuo (dextrosa al 10% con electrolitos adecuados en 1 a 1,5 veces el mantenimiento), administrar la medicación y monitorizar los valores de laboratorio, si la madre está amamantando. Vigilar de cerca los signos de descompensación, rabdomiólisis y complicaciones cardíacas hasta 8 semanas después del parto y mientras la mujer esté amamantando.
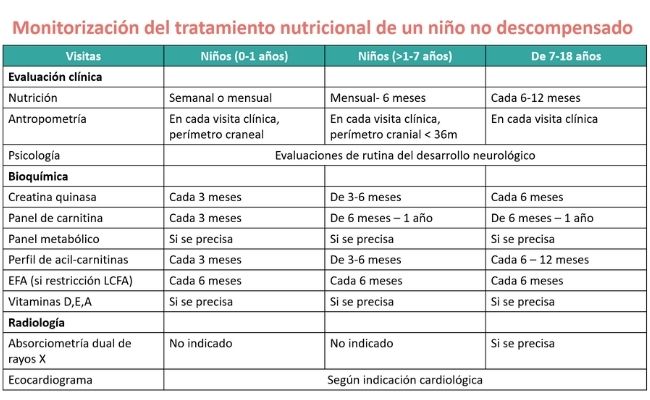
Monitorización del tratamiento nutricional del paciente con VLCAD no descompensado
Información en Guía metabólica
- 1026 lecturas



